Doenças da Hipófise
Algumas doenças podem acometer a hipófise. Elas precisam ser diagnosticadas para que o correto tratamento devolva a qualidade de vida do paciente.
Tendo em vista que as alterações provocadas por doenças da hipófise alteram o funcionamento dos hormônios no corpo e, algumas vezes, compromete a visão do paciente, isso pode ser extremamente prejudicial para a saúde.
O que é hipófise?
O primeiro passo para procurar ajuda médica é entender o que é a hipófise e qual sua importância na saúde.
A hipófise é uma glândula pequena que está localizada no centro da cabeça. Ela é quem controla grande parte do sistema endócrino, por isso, produz e distribui diferentes hormônios como:
- GH (hormônio do crescimento) – Estimula o fígado a produzir IGF-1 que terá diversas ações, incluindo o crescimento.
- FSH e LH – São os hormônios que irão estimular as gônadas (ovários ou testículos) a produzirem seus hormônios, que terão como principal função o desenvolvimento sexual dos indivíduos.
- TSH (hormônio estimulante da tireoide) – Como seu nome já diz, esse hormônio controla a produção hormonal tireoidiana.
- ACTH (hormônio adenocorticotrófico) – Este hormônio estimula as glândulas adrenais (também chamadas de suprarrenais) a produzirem cortisol, que é um hormônio essencial à vida, especialmente em situações de estresse metabólico
- Prolactina – Hormônio que estimula os lactotrofos para a produção láctea no período de gestação e lactação
- ADH (hormônio antidiurético) – Este hormônio é produzido por uma parte da hipófise chamada neurohipófise. Como seu nome já diz, ele é responsável por inibir a diurese e permitir o equilíbrio da água e dos eletrólitos no nosso corpo.
- Ocitocina – O famoso hormônio do amor, está envolvido na contração uterina para o parto e na secreção láctea pela mãe. Ele também é produzido pela neurohipófise.
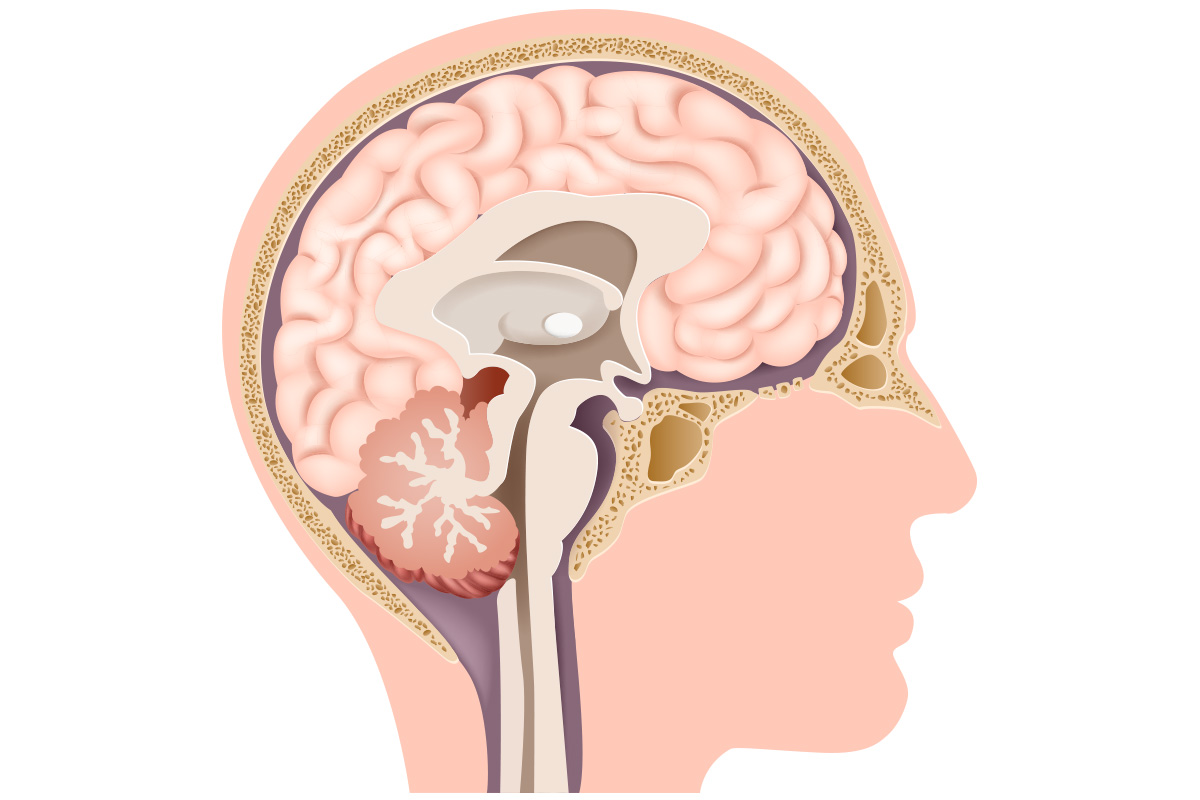
Por isso, qualquer doença que acometa essa glândula pode provocar alterações significativas na qualidade de vida e bem-estar do paciente.
Quais são as doenças da hipófise?
As doenças da hipófise são caracterizadas pela produção aumentada ou diminuída dos hormônios. Geralmente essas alterações são ocasionadas por tumores benignos que acometem a glândula.
Qualquer alteração no funcionamento da hipófise tende a gerar sintomas, sendo importante estar atento para procurar ajuda de um especialista caso você suspeite de alterações.
Tumores da hipófise produtores de hormônios
Os tumores hipofisários produtores de hormônios terão seu quadro clínico de acordo com o hormônio que ele produz:
- Prolactina – Quando esse hormônio está sendo produzido em excesso pode ocasionar produção de leite nas mamas, alteração na libido (desejo sexual), infertilidade e alterações ósseas. São chamados Prolactinomas.
- Hormônio ACTH – Quando em excesso, esse hormônio atua estimulando as glândulas suprarrenais de forma exagerada, que produzem cortisol, causando a chamada Doença de Cushing. Os principais sinais e sintomas da Doença de Cushing incluem: Ganho excessivo de peso que se acumula principalmente no abdome, surgimento de estrias violáceas largas, face arredondada (chamada face em lua cheia), osteoporose, distúrbios menstruais, fragilidade capilar gerando manchas e lesões na pele facilmente, dentre outros.
- Hormônio GH – Seu excesso ocasiona gigantismo em crianças ou aumento das extremidades do corpo em adultos, doença chamada acromegalia. Além disso promove alterações metabólicas importantes, como diabetes e hipertensão, dores articulares, suor intenso, síndrome do túnel do carpo, entre outros sintomas.
Tumores da hipófise não produtores de hormônios (Tumores não funcionantes)
Os tumores da hipófise que não produzem hormônios, podem, por muitos anos, passarem despercebidos.
Apesar de benígnos em sua maioria, eles podem crescer invadindo os seios cavernosos (locais onde passam as artérias carótidas o onde estão presentes nervos cranianos), ou até mesmo crescerem comprimindo o quiasma óptico, o que gera perda do campo visual no paciente acometido.
Quando crescem, esses tumores podem também comprimir a hipófise normal, levando a uma deficiência na produção normal dos hormônios hipofisários, quadro chamado de hipopituitarismo.
A suspeita desses tumores geralmente é feita após investigação de cefaleia (dor de cabeça) e alterações visuais, quando o oftalmologista faz um exame chamado campimetria visual. Outra forma de suspeitar é quando o paciente apresenta sintomas de deficiência hormonal, como ausência de menstruação em mulheres, hipotireoidismo de causa central, sintomas de hipocortisolismo, etc.
Existe tratamento para os tumores hipofisários?
Sim! O tipo de tratamento dependerá do tipo de tumor.
Tumores produtores de prolactina, os prolactinomas, são os únicos tumores hipofisários cujo tratamento cirúrgico NÃO é a primeira escolha. Esses tumores são geralmente tratados com medicamentos (agonistas dopaminérgicos), com boa resposta tanto na normalização da prolactina como na redução tumoral.
Os demais tumores geralmente irão precisar de cirurgia e, alguns deles, de tratamento conjunto com medicamentos, como é o caso da Acromegalia.
Como é o tratamento cirúrgico para doenças da hipófise?
Caso o seu tratamento seja cirúrgico, é importante saber que as novas técnicas de cirurgia permitem que uma equipe médica formada por neurocirurgiões, endocrinologista e otorrinolaringologista consiga submeter o paciente a uma cirurgia minimamente invasiva.
A cirurgia mais indicada é a ressecção transesfenoidal do tumor, isto é, através de aparelhos (neuroendoscopia) introduzidos pelo nariz. Esse tipo de cirurgia permite que o tratamento seja altamente eficaz, para operar a glândula retirando o tumor benigno e aumentando as chances de manter a função da hipófise.
Em alguns casos o tratamento pode requerer o método tradicional de cirurgia, tendo em vista o tamanho do tumor que precisa ser retirado.
Portanto, é preciso analisar caso a caso e confiar na sua equipe médica para que o melhor tratamento possível seja ofertado e a qualidade de vida seja retomada.
Outras modalidades de tratamento
Além dos tratamentos já citados, outras modalidades de tratamento podem ser usadas em casos de mais difícil controle, como é o caso da radioterapia e do uso de fármacos mais agressivos, como os quimioterápicos.
Todo tratamento será decidido pelo médico Endocrinologista, em conjunto com a equipe de Neurocirurgia e Radioterapia.

